Loãng xương (Osteoporosis) là một rối loạn chuyển hoá của bộ xương gây tổn thương sức mạnh của xương bao gồm sự toàn vẹn cả về khối lượng và chất lượng của xương. Loãng xương là một căn bệnh thầm lặng chỉ được phát hiện cho đến khi xương bị gãy. Nhiều người nghĩ rằng bệnh loãng xương là một phần tự nhiên và không thể tránh khỏi của tuổi già. Tuy nhiên, các chuyên gia y tế hiện nay tin rằng loãng xương có thể phòng ngừa được. Hơn nữa, những người đã bị loãng xương vẫn có thể thực hiện các bước để ngăn ngừa hoặc làm chậm tiến triển của bệnh và giảm nguy cơ gãy xương trong tương lai.
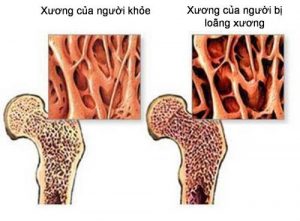
Cấu trúc xương của người bình thường và người bị loãng xương
I. Đại cương
Khối lượng xương được biểu hiện bằng: Mật độ khoáng chất của xương (Bone Mineral Density- BMD) và khối lượng xương (Bone Mass Content – BMC). Chất lượng xương phụ thuộc vào: Thể tích xương, vi cấu trúc của xương, chu chuyển xương.
1. Phân loại loãng xương:
Bao gồm 02 loại
– Loãng xương tiên phát (gồm loãng xương người già và loãng xương sau mãn kinh)
– Loãng xương thứ phát: do dùng thuốc, do bệnh…
2. Các yếu tố nguy cơ của bệnh loãng xương:
– Kém phát triển thể chất từ khi còn nhỏ, đặc biệt là còi xương, suy dinh dưỡng, chế độ ăn nhiều protid, thiếu canxi hoặc tỉ lệ canxi/phospho trong chế độ ăn không hợp lý, thiếu hoặc kém hấp thu vitamin D… vì vậy khối lượng khoáng đỉnh của xương ở tuổi trưởng thành thấp, đây được coi là yếu tố nguy cơ quan trọng nhất.
– Tiền sử gia đình có cha, mẹ bị loãng xương hoặc gãy xương.
– Ít hoạt động thể lực, ít hoạt động ngoài trời, bất động lâu ngày do bệnh tật hoặc nghề nghiệp.
– Có thói quen sử dụng nhiều rượu, bia, cà phê, thuốc lá… làm tăng thải canxi qua đường thận và giảm hấp thu canxi ở đường tiêu hoá.
– Bị mắc một số bệnh: thiểu năng sinh dục nam và nữ, cường tuyến giáp, cường tuyến cận giáp, cường vỏ thượng thận, bệnh mạn tính đường tiêu hoá làm hạn chế hấp thu canxi, vitamin D, protid, suy thận mạn, chạy thận nhân tạo lâu ngày, các bệnh xương khớp mạn tính đặc biệt là VKDT và thoái hoá khớp.
– Sử dụng dài hại một số thuốc: chống động kinh (Dihydan), thuốc chữa bệnh tiểu đường (Insulin), thuốc chống đông (Heparin) và đặc biệt là nhóm corticosteroid.
II. Chẩn đoán
1.Triệu chứng lâm sàng:
Loãng xương là bệnh diễn biến âm thầm không có triệu chứng lâm sàng đặc trưng, chỉ biểu hiện khi đã có biến chứng.
– Đau xương, đau lưng cấp và mạn tính
– Biến dạng cột sống: gù, vẹo cột sống, giảm chiều cao…. do thân các đốt sống bị gãy.
– Đau ngực, khó thở, chậm tiêu… do ảnh hưởng đến lồng ngực và thân các đốt sống.
– Gãy xương: các vị trí thường gặp là gãy đầu dưới xương quay, gãy cổ xương đùi, gãy các đốt sống, xuất hiện sau chấn thương rất nhẹ, thậm chí không rõ chấn thương.
>> Xem thêm Cảnh báo các vấn đề sức khỏe do loãng xương gây ra
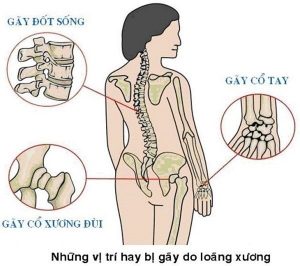
Những vị trí hay bị gãy do loãng xương
2. Triệu chứng cận lâm sàng
– Xquang quy ước: hình ảnh đốt sống tăng thấu quang, biến dạng thân đốt sống ( gãy lún), với các xương dài thường giảm độ dày thân xương (khiến ống tuỷ rộng ra).
– Đo mật độ xương (BMD) bằng phương pháp đo hấp thu tia năng lượng X kép (DEXA).
– Các phương pháp khác: CT Scan hoặc MRI.
– Định lượng các marker huỷ xương, tạo xương: Amino terminal telopeptide (NTX), Carboxyterminal telopeptide (CTX), Procollagen type 1 C terminal propeptide (PICP)…
3. Chẩn đoán xác định
– Dựa vào triệu chứng lâm sàng: đau xương, đau lưng, gãy xương sau chấn thương nhẹ, tuổi cao… có thể chẩn đoán xác định loãng xương khi đã có biến chứng gãy xương (mà không cần đo mật độ xương nếu không có điều kiện).
– Tiêu chuẩn chẩn đoán loãng xương của Tổ chức y tế thế giới (WHO) năm 1994, đo mật độ xương tại cột sống thắt lưng và cổ xương đùi theo phương pháp DEXA:
+ Xương bình thường : T score từ -1 SD trở lên.
+Thiếu xương (Osteopenia): T score trên -1 SD đến dưới-2,5 SD.
+ Loãng xương (Osteopenia): T score dưới -2,5 SD.
+ Loãng xương nặng: T score dưới – 2,5 SD kèm tiền sử/ hiện tại có gãy xương.
4. Các yếu tố tiên lượng quan trọng cần lưu ý:
– Tuổi cao
– BMD thấp
– Tiền sử gãy xương (của cá nhân và gia đình).
– Nguy cơ té ngã (bệnh phối hợp: giarmthij lực, đau khớp, Parkinson…).
– Hút thuốc, sử dụng thuốc (Corticosteroid, thuốc chống đông…).
5. Các mô hình tiên lượng:
Dự báo nguy cơ gãy xương (dựa trên BMD và các yếu tố nguy cơ)
– Mô hình FRAX của Tổ chức Y tế thế giới (WHO): Mô hình này sử dụng 12 yếu tố nguy cơ. Người sử dụng chỉ việc nhập số liệu cá nhân, website sẽ cho kết quả tiên lượng xác suất gãy xương trong vòng 10 năm.
– Mô hình NGUYEN của Viện Garvan, Úc. Sử dụng 5 yếu tố nguy cơ: tuổi, cân nặng, tiền sử gãy xương, chỉ số T, và tiền sử té ngã. Cũng như mô hình của WHO mô hình này cho kết quả nguy cơ gãy xương trong vòng 5 năm và 10 năm.
6. Chẩn đoán phân biệt
– Bất toàn tạo xương hay xương thủy tinh (Osteogenesis Imperfecta – OI).
– Các loãng xương thứ phát như ung thư di căn xương, các bệnh ác tính cơ quan tạo máu ( đa u tủy xương, bệnh bạch cầu leucemie…)
III. ĐIỀU TRỊ
1. Các phương pháp điều trị không dùng thuốc (bao gồm cả dự phòng và điều trị):
– Chế độ ăn uống: bổ sung nguồn thức ăn giàu canxi sớm ( nhu cầu : 1000-1500mg hàng ngày, từ các nguồn: thức ăn, sữa và dược phẩm), tránh các yếu tố nguy cơ: thuốc lá, cà phê, rượu… tránh thừa cân, thiếu cân.
– Chế độ sinh hoạt: tăng cường vận đông, tăng dẻo dai cơ bắp, tránh té ngã…
– Dụng cụ, nẹp chỉnh hình (cho cột sống, cho khớp hang) giảm sự tỳ đè lên cột sống, đầu xương, xương vùng hông.
>> Xem thêm Cảnh báo các bệnh nguy hiểm do béo phì gây ra
2. Các thuốc điều trị loãng xương
2.1. Các thuốc bổ sung (bắt buộc hàng ngày trong suốt quá trình điều trị)
– Canxi: cần bổ sung 500-1.500mg hàng ngày.
– Vitamin D 8000- 1000 UI hàng ngày (hoặc chất chuyển hóa của vitamin D là Calcitriol thường chỉ định cho các bệnh nhân lớn tuổi, suy thận). Nên định lượng vitamin D để bổ sung cho phù hợp.
2.2. Các thuốc chống hủy xương: Làm giảm hoạt tính tế bào hủy xương (osteoclasts).
– Nhóm Bisphosphonates: Hiện là nhóm thuốc dược được lựa chọn đầu tiên trong điều trị các bệnh lý loãng xương (người già, phụ nữa sau mãn kinh, nam giới, do corticosteroid):
+ Alendronate 70mg + Cholecalciferol 2800UI (Fosamax Plus) hoặc Alendronate (Fosamax) uống sáng sớm, khi bụng đói, một tuần uống một lần. Không nằm sau khi uống thuốc ít nhất 30 phút.
+ Zoledronic acid (Aclasta) 5mg truyền tĩnh mạch một năm một liều duy nhất. Thuốc có khả dụng sinh học vượt trội hơn đường uống và cải thiện sự tuân thủ điều trị của người bệnh.
– Calcitonine (cá hồi) 100UI tiêm dưới da hoặc 200UI xịt mũi hàng ngày. Thường chỉ định trong trường hợp mới gãy xương, đặc biệt khi có kèm triệu chứng đau. Khi bớt đau, tiếp tục điều trị bằng Bisphosphonates (uống hoặc truyền TM).
– Liệu pháp sử dụng các chất giống hormone: chỉ định đối với phụ nữ sau mãn kinh có nguy cơ cao hoặc có loãng xương sau mãn kinh: Raloxifen (Evista), chất điều hòa chọn lọc thụ thể Estrogen, SERMs: 60mg uống hàng ngày, trong thời gian ≤ 2 năm.
2.3. Thuốc có tác dụng kép: Strontium ranelate (Protelos)
Thuốc vừa có tác dụng tăng tạo xương vừa có tác dụng ức chế hủy xương, đang được coi là thuốc có tác động kép phù hợp hoạt động sinh lý của xương. Liều dùng 2g uống ngày một lần vào buổi tối (sau bữa ăn 2 giờ, trước khi đi ngủ tốt).
2.4. Các nhóm thuốc khác
– Menatetrenone (vitamin K2) ức chế osteocalcin.
– Thuốc làm tăng quá trình đồng hóa: Deca Durabolin và Durabolin.
3. Điều trị triệu chứng
– Đau cột sống, đau xương: calcitonine và các thuốc giảm đau theo sơ đồ bậc thang của Tổ chức Y tế thế giới. Có thể kết hợp thuốc kháng viêm giảm đau không steroid, thuốc giảm đau bậc 2 (phối hợp nhóm opiate nhẹ và vừa), thuốc dãn cơ…
– Chèn ép rễ thần kinh liên sườn (đau ngực khó thở, chậm tiêu, đau lan theo rễ thần kinh dị cảm, tê…): nẹp thắt lưng, điều chỉnh tư thế ngồi hoặc đứng, thuốc giảm đau, vitamin nhóm B, thuốc giảm đau thần kinh… nếu cần.
4. Điều trị ngoại khoa các biến chứng gãy cổ xương đùi, gãy thân đốt sống:
– Trường hợp gãy cổ xương đùi có thể bắt vis xốp, thay chỏm hoặc thay toàn bộ khớp háng.
– Gãy đốt sống, biến dạng cột sống: Phục hồi chiều cao đốt sống bằng các phương pháp tạo hình đốt sống (bơm xi măng vào thân đốt sống, thay đốt sống nhân tạo…).
IV. THEO DÕI QUẢN LÝ
– Bệnh nhân phải được điều trị lâu dài và theo dõi sát để bảo đảm sự tuân thủ điều trị. Thời gian điều trị phải kéo dài từ 3-5 năm (tùy mức độ), sau đó đánh giá lại tình trạng bệnh và quyết định các trị liệu tiếp theo.
– Đo khối lượng xương (phương pháp DEXA) mỗi 2 năm để theo dõi kết quả điều trị. Có thể sử dụng một số markers chu chuyển xương để hỗ trợ chẩn đoán, tiên lượng gãy xương, tiên lượng tình trạng mất xương và theo dõi điều trị.
Tham khảo: Phác đồ điều trị bệnh nội khoa